| Cellulitis | |
|---|---|
 |
|
| Hautcellulitis | |
| Spezialität | Infektionskrankheit, Dermatologie |
| Symptome | Rote, heiße, schmerzhafte Hautpartie, Fieber |
| Dauer | 7–10 Tage |
| Ursachen | Bakterien |
| Risikofaktoren | Hautbruch, Fettleibigkeit, Beinschwellung, Alter |
| Diagnosemethode | Basierend auf Symptomen |
| Differenzialdiagnose | Tiefe Venenthrombose, Stauungsdermatitis, Erysipel, Lyme-Borreliose, nekrotisierende Fasziitis |
| Behandlung | Höhe des betroffenen Gebiets |
| Medikament | Antibiotika wie Cephalexin |
| Frequenz | 21,2 Millionen (2015) |
| Todesfälle | 16.900 (2015) |
Cellulitis ist eine bakterielle Infektion, an der die inneren Hautschichten beteiligt sind. Es betrifft speziell die Dermis und das Unterhautfett. Anzeichen und Symptome sind ein Bereich der Rötung, der sich über einige Tage vergrößert. Die Ränder des Rötungsbereichs sind im Allgemeinen nicht scharf und die Haut kann geschwollen sein. Während die Rötung bei Druck oft weiß wird, ist dies nicht immer der Fall. Der Infektionsbereich ist normalerweise schmerzhaft. Gelegentlich können Lymphgefäße betroffen sein, und die Person kann Fieber haben und sich müde fühlen.
Die Beine und das Gesicht sind die häufigsten betroffenen Stellen, obwohl Cellulitis an jedem Körperteil auftreten kann. Das Bein ist typischerweise nach einem Hautbruch betroffen. Andere Risikofaktoren sind Fettleibigkeit, Beinschwellung und Alter. Bei Gesichtsinfektionen ist ein vorheriger Hautbruch in der Regel nicht der Fall. Die am häufigsten beteiligten Bakterien sind Streptokokken und Staphylococcus aureus. Im Gegensatz zur Cellulitis ist Erysipel eine bakterielle Infektion, an der die oberflächlicheren Hautschichten beteiligt sind, die einen Rötungsbereich mit genau definierten Rändern aufweisen und häufiger mit Fieber verbunden sind. Die Diagnose basiert normalerweise auf den vorliegenden Anzeichen und Symptomen, während eine Zellkultur selten möglich ist. Vor der Diagnose sollten schwerwiegendere Infektionen wie eine zugrunde liegende Knocheninfektion oder eine nekrotisierende Fasziitis ausgeschlossen werden.
Die Behandlung der Hautzellulitis erfolgt typischerweise mit oral eingenommenen Antibiotika wie Cephalexin, Amoxicillin oder Cloxacillin. Personen, die ernsthaft gegen Penicillin allergisch sind, kann stattdessen Erythromycin oder Clindamycin verschrieben werden. Wenn Methicillin-resistent S. aureus (MRSA) ist ein Problem, Doxycyclin oder Trimethoprim / Sulfamethoxazol können zusätzlich empfohlen werden. Es bestehen Bedenken hinsichtlich des Vorhandenseins von Eiter oder früherer MRSA-Infektionen. Das Erhöhen des infizierten Bereichs kann nützlich sein, ebenso wie Schmerzmittel.
Mögliche Komplikationen sind Abszessbildung. Rund 95% der Menschen sind nach 7 bis 10 Behandlungstagen besser. Menschen mit Diabetes haben jedoch oft schlechtere Ergebnisse. Cellulitis trat 2015 bei etwa 21,2 Millionen Menschen auf. In den Vereinigten Staaten haben etwa 2 von 1.000 Menschen pro Jahr einen Fall, der den Unterschenkel betrifft. Cellulitis führte 2015 weltweit zu rund 16.900 Todesfällen. Im Vereinigten Königreich war Cellulitis der Grund für 1,6% der Krankenhauseinweisungen.
Anzeichen und Symptome
Die typischen Anzeichen und Symptome einer Cellulitis sind rote, heiße und schmerzhafte Bereiche. Die hier gezeigten Fotos zeigen leichte bis mittelschwere Fälle und sind nicht repräsentativ für die früheren Stadien der Erkrankung.
-
Cellulitis nach einem Abrieb: Beachten Sie die roten Streifen am Arm aufgrund der Beteiligung des Lymphsystems.
-
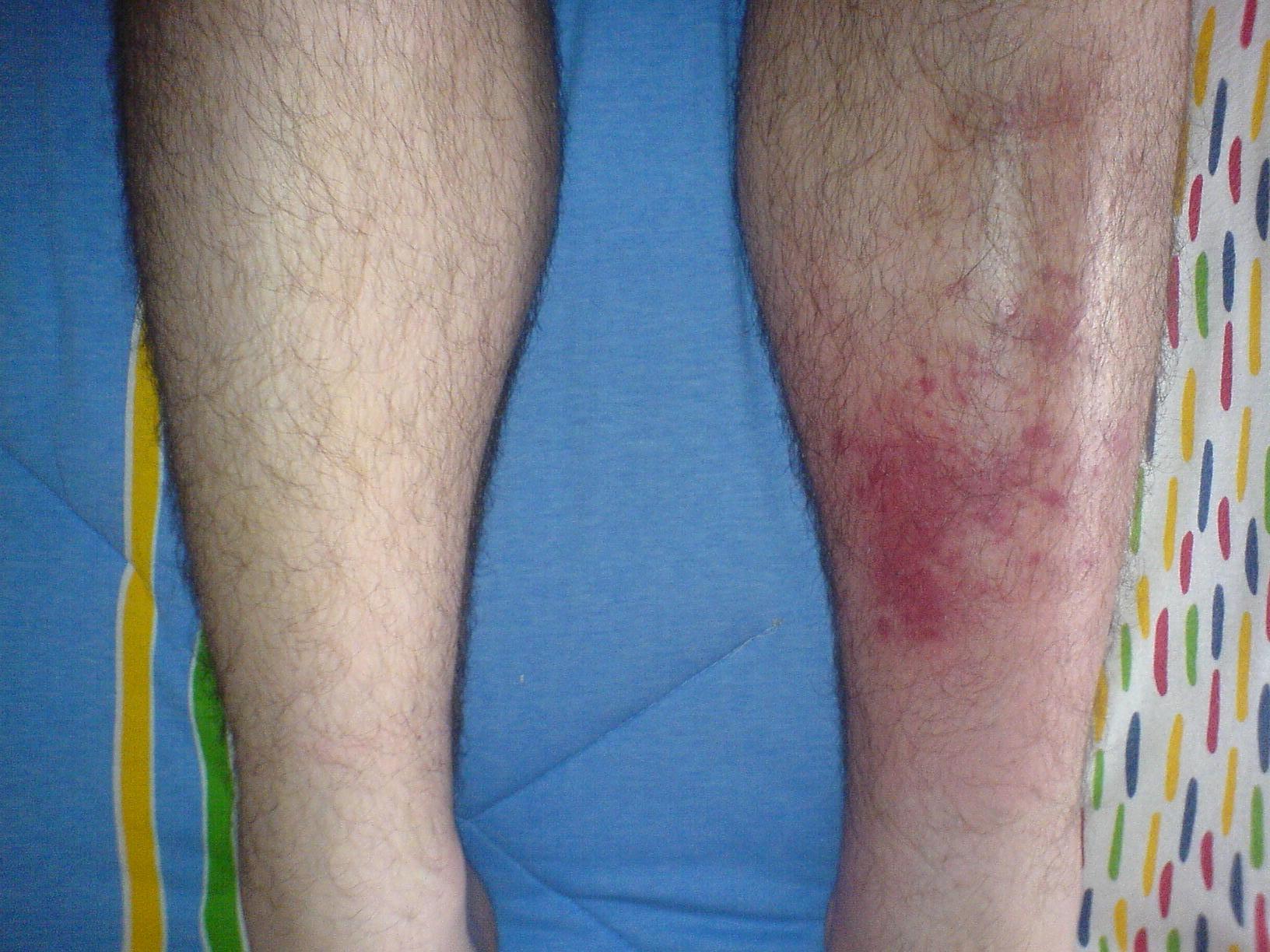
Infiziertes linkes Schienbein im Vergleich zum rechtsseitigen Schienbein ohne Anzeichen von Symptomen.
-
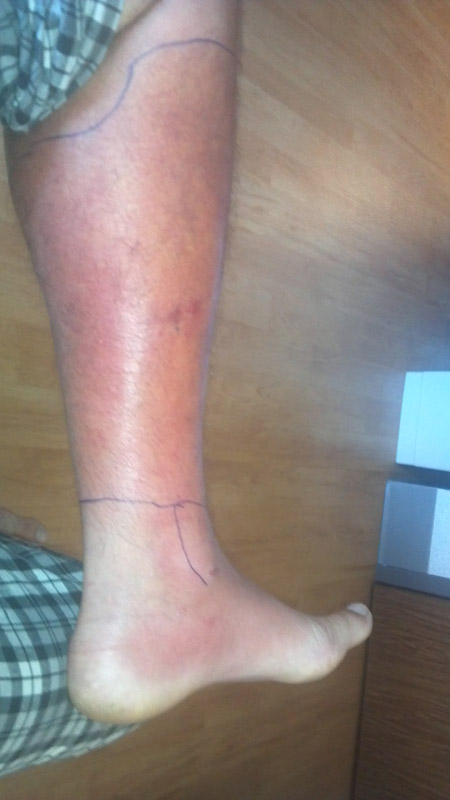
Cellulitis des Beines mit Fußbeteiligung.
Komplikationen
Mögliche Komplikationen können Abszessbildung, Fasziitis und Sepsis sein.
Ursachen
Cellulitis wird durch Bakterien verursacht, die durch Hautbrüche in das Gewebe eindringen und dieses infizieren. Gruppe A Streptococcus und Staphylococcus sind die häufigsten Ursachen der Infektion und können auf der Haut als normale Flora bei gesunden Personen gefunden werden.
Etwa 80% der Fälle von Ludwig-Angina oder Cellulitis des submandibulären Raums werden durch Zahninfektionen verursacht. Mit dieser Art von Cellulitis sind häufig gemischte Infektionen verbunden, die sowohl auf Aerobier als auch auf Anaerobier zurückzuführen sind. Typischerweise umfasst dies alpha-hämolytische Streptokokken-, Staphylokokken- und Bacteroides-Gruppen.
Zu den prädisponierenden Zuständen für Cellulitis gehören ein Insekten- oder Spinnenbiss, Blasenbildung, ein Tierbiss, Tätowierungen, juckender (juckender) Hautausschlag, kürzlich durchgeführte Operationen, Fußpilz, trockene Haut, Ekzeme, injizierende Medikamente (insbesondere subkutane oder intramuskuläre Injektion oder wenn eine intravenöse Injektion versucht wird) Die Injektion „verfehlt“ oder bläst die Vene), Schwangerschaft, Diabetes und Fettleibigkeit, die die Durchblutung sowie Verbrennungen und Furunkel beeinträchtigen können, obwohl diskutiert wird, ob geringfügige Fußläsionen dazu beitragen. Das Auftreten von Cellulitis kann auch mit der seltenen Erkrankung Hidradenitis suppurativa oder der Präparation von Cellulitis verbunden sein.
Das Aussehen der Haut hilft einem Arzt bei der Feststellung einer Diagnose. Ein Arzt kann auch Blutuntersuchungen, eine Wundkultur oder andere Untersuchungen vorschlagen, um ein Blutgerinnsel tief in den Beinvenen auszuschließen. Cellulitis im Unterschenkel ist gekennzeichnet durch Anzeichen und Symptome, die denen einer tiefen Venenthrombose ähneln, wie Wärme, Schmerzen und Schwellung (Entzündung).
Gerötete Haut oder Hautausschlag können auf eine tiefere, schwerwiegendere Infektion der inneren Hautschichten hinweisen. Unter der Haut können sich die Bakterien schnell ausbreiten, in die Lymphknoten und den Blutkreislauf gelangen und sich im ganzen Körper ausbreiten. Dies kann zu grippeähnlichen Symptomen mit hoher Temperatur und Schwitzen führen oder sich beim Schütteln sehr kalt anfühlen, da der Betroffene nicht warm werden kann.
In seltenen Fällen kann sich die Infektion auf die tiefe Gewebeschicht ausbreiten, die als Faszienauskleidung bezeichnet wird. Die nekrotisierende Fasziitis, die von den Medien auch als „fleischfressende Bakterien“ bezeichnet wird, ist ein Beispiel für eine Deep-Layer-Infektion. Es ist ein medizinischer Notfall.
Risikofaktoren
Ältere Menschen und Menschen mit einem geschwächten Immunsystem sind besonders anfällig für Cellulitis. Diabetiker sind aufgrund einer Beeinträchtigung des Immunsystems anfälliger für Cellulitis als die allgemeine Bevölkerung. Sie sind besonders anfällig für Cellulitis in den Füßen, da die Krankheit die Durchblutung der Beine beeinträchtigt und zu diabetischen Fuß- oder Fußgeschwüren führt. Eine schlechte Kontrolle des Blutzuckerspiegels ermöglicht ein schnelleres Wachstum der Bakterien im betroffenen Gewebe und erleichtert das schnelle Fortschreiten, wenn die Infektion in den Blutkreislauf gelangt. Neuronale Degeneration bei Diabetes bedeutet, dass diese Geschwüre möglicherweise nicht schmerzhaft sind und daher häufig infiziert werden. Diejenigen, die an Poliomyelitis leiden, sind auch anfällig für Kreislaufprobleme, insbesondere in den Beinen.
Immunsuppressiva und andere Krankheiten oder Infektionen, die das Immunsystem schwächen, sind ebenfalls Faktoren, die die Wahrscheinlichkeit einer Infektion erhöhen. Windpocken und Gürtelrose führen häufig zu Blasen, die aufbrechen und eine Lücke in der Haut bilden, durch die Bakterien eindringen können. Lymphödeme, die Schwellungen an Armen und / oder Beinen verursachen, können ebenfalls eine Person gefährden.
Erkrankungen, die die Durchblutung von Beinen und Füßen beeinträchtigen, wie chronische Veneninsuffizienz und Krampfadern, sind ebenfalls Risikofaktoren für Cellulitis.
Cellulitis tritt auch häufig bei dichten Bevölkerungsgruppen auf, die sich Hygieneeinrichtungen und gemeinsame Wohnräume teilen, z. B. militärische Einrichtungen, Studentenwohnheime, Pflegeheime, Ölplattformen und Obdachlosenunterkünfte.
Diagnose
Cellulitis ist meistens eine klinische Diagnose, die bei vielen Menschen allein durch Anamnese und körperliche Untersuchung leicht zu identifizieren ist und sich schnell ausbreitende Bereiche mit Hautschwellungen, Rötungen und Hitze aufweist, die gelegentlich mit Entzündungen regionaler Lymphknoten verbunden sind. Während sie klassisch als eine von Erysipel getrennte Einheit unterschieden werden, indem sie sich tiefer ausbreiten, um das subkutane Gewebe einzubeziehen, können viele Kliniker Erysipel als Cellulitis klassifizieren. Beide werden oft ähnlich behandelt, aber Cellulitis, die mit Furunkeln, Karbunkeln oder Abszessen verbunden ist, wird normalerweise durch verursacht S. aureus, die Behandlungsentscheidungen beeinflussen können, insbesondere die Auswahl von Antibiotika. Die Hautaspiration einer nichtpurulenten Cellulitis, die normalerweise durch Streptokokkenorganismen verursacht wird, ist für die Diagnose selten hilfreich, und Blutkulturen sind in weniger als 5% aller Fälle positiv.
Es ist wichtig, den gleichzeitigen Abszess zu untersuchen, da dieser Befund im Gegensatz zur alleinigen Antibiotikatherapie normalerweise eine chirurgische Drainage erfordert. Die klinische Beurteilung von Abszessen durch Ärzte kann eingeschränkt sein, insbesondere in Fällen mit starker überlagernder Verhärtung. Die Verwendung einer Ultraschalluntersuchung am Krankenbett durch einen erfahrenen Arzt unterscheidet jedoch leicht zwischen Abszess und Cellulitis und kann das Management in bis zu 56% der Fälle ändern. Die Verwendung von Ultraschall zur Abszessidentifizierung kann auch bei Antibiotika-Versagen angezeigt sein. Cellulitis hat ein charakteristisches „Kopfsteinpflaster“ -Erscheinungsbild, das auf ein subkutanes Ödem ohne eine definierte echoarme, heterogene Flüssigkeitsansammlung hinweist, die auf einen Abszess hinweisen würde.
Differenzialdiagnose
Andere Zustände, die eine Cellulitis imitieren können, umfassen eine tiefe Venenthrombose, die mit einem Kompressionsbeinultraschall diagnostiziert werden kann, und eine Stasedermatitis, bei der es sich um eine Entzündung der Haut aufgrund einer schlechten Durchblutung handelt. Anzeichen einer schwereren Infektion wie nekrotisierende Fasziitis oder Gasbrand, die einen sofortigen chirurgischen Eingriff erfordern würden, sind Purpurbulle, Hautablösung, subkutanes Ödem und systemische Toxizität. Eine Fehldiagnose kann bei bis zu 30% der Menschen mit Verdacht auf Cellulitis der unteren Extremitäten auftreten, was zu 50.000 bis 130.000 unnötigen Krankenhausaufenthalten und jährlich vermeidbaren Gesundheitsausgaben in Höhe von 195 bis 515 Millionen US-Dollar in den USA führt. Es hat sich gezeigt, dass die Bewertung von Fällen von Verdacht auf Cellulitis durch Dermatologen die Fehldiagnoseraten senkt und die Patientenergebnisse verbessert.
Manchmal wird über assoziierte muskuloskelettale Befunde berichtet. Wenn es bei Akne conglobata, Hidradenitis suppurativa und pilonidalen Zysten auftritt, wird das Syndrom als follikuläre Okklusions-Triade oder Tetrade bezeichnet.
Lyme-Borreliose kann fälschlicherweise als Cellulitis diagnostiziert werden. Der charakteristische Bullseye-Ausschlag tritt bei Lyme-Borreliose nicht immer auf (der Ausschlag hat möglicherweise keine zentrale oder ringartige Lichtung oder tritt überhaupt nicht auf). Zu den Faktoren, die Lyme unterstützen, gehören kürzlich durchgeführte Outdoor-Aktivitäten, bei denen Lyme häufig auftritt und an einer ungewöhnlichen Stelle für Cellulitis wie Achselhöhle, Leistengegend oder hinter dem Knie Hautausschlag auftritt. Lyme kann auch zu langfristigen neurologischen Komplikationen führen. Die Standardbehandlung für Cellulitis, Cephalexin, ist bei Lyme-Borreliose nicht geeignet. Wenn unklar ist, welches vorhanden ist, empfiehlt die IDSA die Behandlung mit Cefuroximaxetil oder Amoxicillin / Clavulansäure, da diese gegen beide Infektionen wirksam sind.
Prävention von Cellulitis
Bei Patienten mit Cellulitis kann der Einsatz von Antibiotika dazu beitragen, zukünftige Episoden zu verhindern. Dies wird von CREST für diejenigen empfohlen, die mehr als zwei Episoden hatten. Eine Metaanalyse von 2017 ergab einen Vorteil von vorbeugenden Antibiotika bei rezidivierender Cellulitis in den unteren Extremitäten, aber die vorbeugenden Wirkungen scheinen nach Absetzen der Antibiotikatherapie nachzulassen.
Behandlung von Cellulitis
Antibiotika werden normalerweise verschrieben, wobei das Mittel aufgrund des Verdachts auf Organismus und des Vorhandenseins oder Nichtvorhandenseins von Eitrigkeit ausgewählt wird, obwohl die beste Behandlungswahl unklar ist. Wenn auch ein Abszess vorhanden ist, ist normalerweise eine chirurgische Drainage angezeigt, wobei Antibiotika häufig bei gleichzeitig bestehender Cellulitis verschrieben werden, insbesondere wenn sie umfangreich sind. Oft wird auch eine Schmerzlinderung verschrieben, aber übermäßige Schmerzen sollten immer untersucht werden, da sie ein Symptom für eine nekrotisierende Fasziitis sind. Eine Erhöhung des betroffenen Bereichs wird häufig empfohlen.
Steroide können die Genesung von Antibiotika-Patienten beschleunigen.
Antibiotika
Die Auswahl der Antibiotika hängt von der regionalen Verfügbarkeit ab. Bei Cellulitis ohne Abszess wird derzeit jedoch ein Penicillinase-resistentes halbsynthetisches Penicillin oder ein Cephalosporin der ersten Generation empfohlen. Eine Antibiotikakur ist in 6 bis 37% der Fälle nicht wirksam.
Epidemiologie
Cellulitis im Jahr 2015 führte weltweit zu rund 16.900 Todesfällen, gegenüber 12.600 im Jahr 2005.
.














Discussion about this post