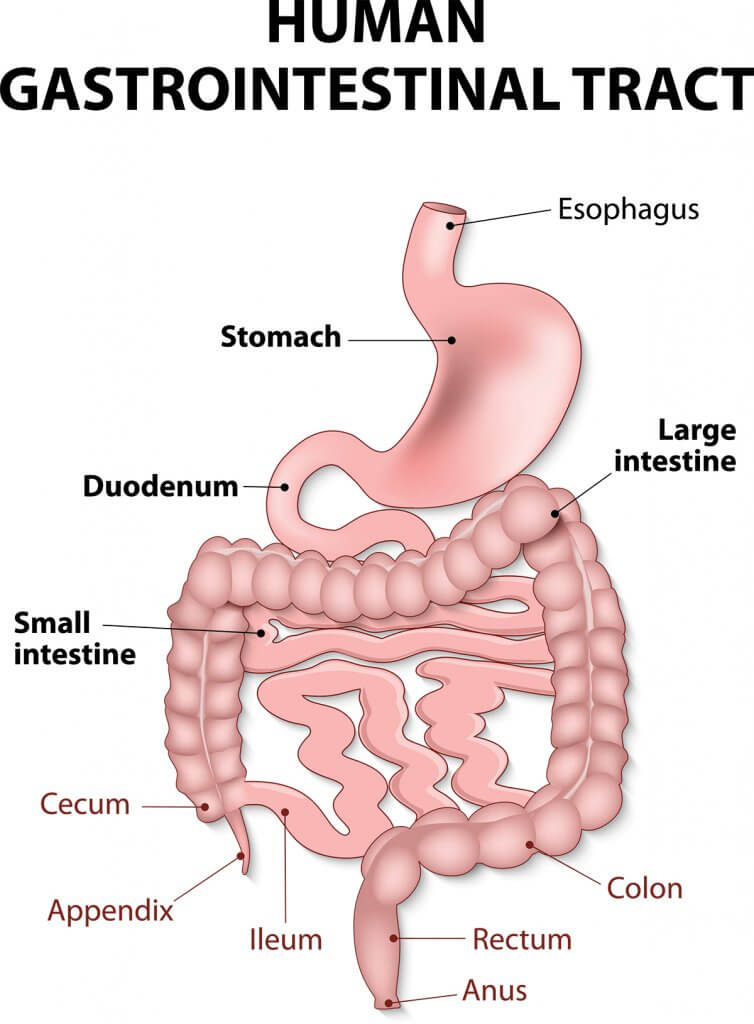
Eine Koloskopie ist ein Verfahren, bei dem ein langer, flexibler Schlauch mit einer Kamera, ein sogenanntes Koloskop, in das Rektum eingeführt wird, um in Ihren Dickdarm (Dickdarm) zu schauen. Eine von einem Gastroenterologen durchgeführte Koloskopie wird verwendet, um auf Dickdarmkrebs zu untersuchen und verschiedene Dickdarmprobleme wie Bauchschmerzen, rektale Blutungen oder eine Änderung der Stuhlgewohnheiten zu beurteilen.
:max_bytes(150000):strip_icc()/4014117_color-5bb5325746e0fb0026d849e4.png)
Verywell / Cindy Chung
Was ist eine Koloskopie?
Eine Koloskopie wird am häufigsten als elektiver Eingriff unter leichter Sedierung in einem ambulanten Endoskopiezentrum oder einem ambulanten Operationszentrum durchgeführt. Seltener wird es dringend in einem Krankenhaus durchgeführt, oft bei Blutungen im unteren Magen-Darm-Trakt.
Nachdem das Koloskop in das Rektum eingeführt wurde, wird der Schlauch durch den Dickdarm gefädelt, damit das medizinische Team ihn auf einem Monitor betrachten kann. Dies ermöglicht es ihnen, nach Anomalien wie Polypen (Gewebewucherungen), Wunden (Geschwüren), Entzündungen und Blutungen zu suchen.
Neben der Erkennung von Gewebeanomalien kann das Koloskop zur Behandlung bestimmter Probleme verwendet werden. Zum Beispiel können winzige Instrumente durch das Zielfernrohr eingeführt werden, um Polypen abzuschneiden und zu entfernen. Während einer Koloskopie können auch Gewebeproben, sogenannte Biopsien, entnommen werden.
Kontraindikationen
Absolute Kontraindikationen für eine Koloskopie sind:
- Neuer Herzinfarkt
- Hämodynamische Instabilität
- Bauchfellentzündung
- Kürzlich durchgeführte Operation mit Kolonanastomose oder Darmverletzung und Reparatur
- Bekannte oder vermutete Dickdarmperforation
-
Fulminante Kolitis und schweres toxisches Megakolon
Mögliche Risiken
Mögliche Risiken einer Koloskopie sind:
-
Blutungen: Blutungen treten bei ungefähr 1 von 1.000 Koloskopien auf und treten eher auf, wenn ein Polyp entfernt wird.
-
Infektion: Infektionen sind nach einer Koloskopie selten.
-
Dickdarmperforation: Eine Perforation des Dickdarms (ein Loch im Dickdarm) ist selten, kann jedoch auftreten, wenn während des Eingriffs Luft in den Dickdarm injiziert wird, um die Visualisierung zu verbessern. Es kann auch auftreten, wenn ein Instrument den Darm durchsticht. Zu den Faktoren, die das Risiko einer Person dafür erhöhen, gehören ein erhöhtes Alter, ein Krankenhausaufenthalt (auf der Intensivstation) zum Zeitpunkt des Eingriffs, eine Vorgeschichte von Bauchschmerzen und Morbus Crohn.
-
Postpolypektomie-Syndrom: Dieses Syndrom tritt bei ungefähr 1 von 1.000 Koloskopien auf und tritt am wahrscheinlichsten auf, wenn eine Elektrokoagulation (Verätzung oder Verbrennung) verwendet wird, um die Blutung an der Basis eines Polypen zu stoppen, wenn dieser entfernt wird. Symptome sind Fieber und Bauchschmerzen.
-
Nebenwirkungen von Medikamenten: Es kann eine Nebenwirkung (z. B. Übelkeit oder Erbrechen) oder selten eine Allergie gegen die bei einer Koloskopie verwendeten Schmerz- oder Beruhigungsmittel auftreten.
Zweck der Koloskopie
Eine Koloskopie kann als Screening-Test durchgeführt werden, um nach Hinweisen auf präkanzeröse Polypen oder Krebs zu suchen, oder als diagnostischer Test, wenn bestimmte Dickdarmsymptome auftreten.
Vorsorgekoloskopie
Während die meisten Früherkennungstests durchgeführt werden, um Krebs im frühesten Stadium zu finden (sogenannte Früherkennung), bietet eine Koloskopie etwas Einzigartigeres: Sie ermöglicht es, einen Polypen zu erkennen und zu entfernen, bevor er überhaupt Zeit hat, sich zu einem krebsartiger Tumor.
Das American College of Gastroenterology empfiehlt, bei Personen mit einem durchschnittlichen Risiko, an Dickdarmkrebs zu erkranken, mit dem Screening im Alter von 45 Jahren zu beginnen. Eine Vorsorgekoloskopie wird alle 10 Jahre empfohlen, solange die Ergebnisse normal sind.
Ein Screening wird in jüngerem Alter (und häufiger) für diejenigen empfohlen, die Risikofaktoren für Dickdarmkrebs haben, wie zum Beispiel:
- Eine starke Familienanamnese von Dickdarmkrebs oder bestimmten Arten von Polypen
- Eine Familienanamnese eines erblichen Dickdarmkrebssyndroms wie familiäre adenomatöse Polyposis oder Lynch-Syndrom
- Eine persönliche Vorgeschichte von Darmkrebs oder bestimmten Arten von Polypen
- Eine persönliche Vorgeschichte von entzündlichen Darmerkrankungen (IBS), wie Morbus Crohn oder Colitis ulcerosa
- Eine persönliche Vorgeschichte der Bestrahlung des Abdomens oder des Beckens zur Behandlung von Krebs
Neben einer Koloskopie alle 10 Jahre (oder früher, abhängig von den vorherigen Testergebnissen und dem Risikoprofil einer Person) gibt es andere Möglichkeiten der Darmkrebsvorsorge, darunter:
- Ein jährlicher Test auf okkultes Blut im Stuhl (Guiac-Test)
- Ein jährlicher immunchemischer Stuhltest (FIT-Test)
- Alle drei Jahre ein Stuhl-DNA-Test
-
Virtuelle Koloskopie alle fünf Jahre
-
Flexible Sigmoidoskopie alle fünf bis 10 Jahre
Ihr Arzt kann abhängig von mehreren Faktoren einen anderen empfehlen. Der Versicherungsschutz für solche Tests (als Screening-Tools) kann je nach Ihrem Plan und Ihrer Krankengeschichte variieren.
Diagnostische Koloskopie
Eine diagnostische Koloskopie kann für diejenigen empfohlen werden, die Dickdarmsymptome oder Anzeichen haben, die auf einen zugrunde liegenden Krankheitsprozess hinweisen können, wie Dickdarmkrebs, Hämorrhoiden, Divertikelerkrankung oder CED.
Zu den Symptomen und Anzeichen, die häufig eine diagnostische Koloskopie rechtfertigen, gehören:
- Rektale Blutung
- Eine Änderung der Stuhlgewohnheiten, wie Durchfall oder Verstopfung, die länger als ein paar Tage anhält.
- Eine Veränderung der Stuhlfarbe oder -form
-
Tenesmus (das Gefühl, dass Sie einen Stuhlgang haben müssen, nachdem Sie nur einen Stuhlgang hatten)
- Chronische Bauch- oder Rektumschmerzen
- Ungeklärte Eisenmangelanämie
Wie vorzubereiten
Sobald Ihre Koloskopie geplant ist, wird Ihr Arzt Ihnen verschiedene vorbereitende Anweisungen geben, wie zum Beispiel:
- Beginnen Sie einige Tage vor dem Eingriff mit einer ballaststoffarmen Ernährung
- Am Tag vor dem Eingriff nur klare Flüssigkeiten trinken
- Vermeiden von Flüssigkeiten mit roten, violetten oder blauen Farbstoffen (die den Dickdarm verfärben und den Test beeinträchtigen können)
- Absetzen bestimmter Medikamente (nichtsteroidale entzündungshemmende Medikamente oder Antikoagulanzien) für einen bestimmten Zeitraum vor Ihrem Eingriff, basierend auf Ihrem individuellen Blutungs- und Blutgerinnungsrisiko
- Lassen Sie sich nach dem Eingriff von jemandem nach Hause fahren
Um Ihren Dickdarm gründlich zu reinigen, wird Ihr Arzt Sie einer Darmvorbereitung unterziehen, normalerweise mit einem flüssigen Abführmittel wie Golytely (Polyethylenglykol). Obwohl es verschiedene Arten von Darmpräparaten gibt, verursachen sie alle mehrere Stunden wässrigen Durchfall, also stellen Sie sicher, dass Sie einen einfachen Zugang zu einer Toilette haben.
Was Sie am Tag Ihres Eingriffs erwartet
Eine Koloskopie dauert etwa 30 Minuten.
Hier ist eine kurze Zusammenfassung dessen, was Sie von Anfang bis Ende erwarten können:
- Nachdem Sie ein Krankenhauskittel angezogen haben, wird eine Krankenschwester Ihre Vitalwerte entnehmen und einen Infusionsschlauch in Ihren Arm oder Ihre Hand legen.
- Sobald Sie sich im Behandlungsraum befinden, werden Sie gebeten, sich mit gebeugten Knien auf die linke Seite zu legen. Beruhigungs- und Schmerzmittel werden dann entweder in Tablettenform oder über Ihre Infusion verabreicht. Diese Art der Anästhesie wird „Dämmerschlaf“ genannt und unterscheidet sich von der Vollnarkose. Obwohl viele Menschen den Eingriff durchschlafen, können Sie manchmal aufwachen. Das heißt, Sie werden sehr entspannt sein.
- Wenn Sie ausreichend sediert sind, führt der Arzt das Koloskop in Ihr Rektum ein und beginnt, das Instrument nach oben durch Ihren Dickdarm vorzuschieben. Um eine klarere Sicht zu erhalten, wird Luft durch das Koloskop gepumpt, um die Darmpassage zu öffnen. Wenn Sie wach sind, können während dieser Zeit Krämpfe oder Blähungen auftreten.
- Wenn abnormale Regionen festgestellt werden, kann eine Biopsie mit einem Spezialwerkzeug am Koloskop durchgeführt werden. Werden Polypen gefunden, können diese mit einer speziellen Drahtschlaufe am Zielfernrohr entfernt werden. Während einer Biopsie oder Polypenentfernung werden Sie nichts spüren.
- Wenn der Eingriff abgeschlossen ist, entfernt der Arzt das Koloskop und Sie werden in einen Aufwachbereich gebracht.
Erholung
Wenn Ihr Beruhigungsmittel nachlässt, werden Sie für etwa eine Stunde in einem Erholungsbereich beobachtet. Sie können kurz nach dem Eingriff aufwachen oder für einige Zeit schläfrig sein. Aufgrund der verwendeten Beruhigungsmittel erinnern sich die meisten Menschen nicht an den Test.
Wenn Sie wach und aufmerksam sind, wird Ihre Infusion entfernt und Ihre Krankenschwester wird Ihnen wahrscheinlich etwas zu essen (wie Cracker und Saft) anbieten, bevor Sie nach Hause gehen.
Denken Sie daran, dass Sie sich in den ersten 24 Stunden nach Ihrer Koloskopie möglicherweise schläfrig fühlen. Daher sollten Sie während dieser Zeit kein Fahrzeug führen und keine Maschinen bedienen. Aufgrund der vorübergehenden Auswirkungen der Anästhesie auf das Gedächtnis wird auch empfohlen, dass Menschen bis zum Tag nach dem Eingriff keine kritischen Entscheidungen treffen, wie das Unterschreiben von Rechtsdokumenten.
Während Sie die meisten alltäglichen Aktivitäten und Ihre normale Ernährung direkt nach einer Koloskopie wieder aufnehmen können, sollten Sie mindestens 24 Stunden lang auf Alkohol und anstrengende Aktivitäten verzichten.
Wann Sie einen Arzt aufsuchen sollten
Leichte Blähungen, Blähungen oder sogar eine kleine Menge Blut beim ersten Stuhlgang sind nach einer Darmspiegelung normal. Wenden Sie sich jedoch unbedingt an Ihren Arzt, wenn Sie eines der folgenden Symptome bemerken:
- Fieber oder Schüttelfrost
- Häufiger Stuhlgang mit Blut oder Blutgerinnseln
- Bauchschmerzen, Schwellungen oder Verhärtungen
- Eine Unfähigkeit, Gas durchzulassen
- Übelkeit und Erbrechen
- Schwindel oder Schwächegefühl
- Atembeschwerden, Beinschwellung oder Brustschmerzen
Langzeitpflege
Eine mögliche Nachsorge hängt von den Ergebnissen Ihrer Koloskopie ab, die Sie innerhalb von sieben bis 10 Tagen nach dem Eingriff erhalten oder hören sollten.
Denken Sie daran, nach Ihrem Test zu folgen. Gehen Sie nicht davon aus, dass alles in Ordnung ist, wenn Sie nichts von Ihrem Arzt hören.
Sobald Sie Ihre Ergebnisse erhalten haben und Ihre Koloskopie völlig normal ist und Sie ein durchschnittliches Risiko haben, an Dickdarmkrebs zu erkranken, wird in der Regel eine Nachsorge-Koloskopie in 10 Jahren empfohlen.
Auf der anderen Seite, wenn ein Polyp oder abnormales Gewebe gefunden und entfernt wird, wird es zur Untersuchung an einen Pathologen geschickt, um festzustellen, ob es kanzerös, präkanzerös oder nicht kanzerös ist.
Basierend auf Ihren Ergebnissen kann eine erneute Koloskopie in einem bis 10 Jahren empfohlen werden, abhängig von verschiedenen Faktoren wie der Anzahl der gefundenen Polypen und deren Größe und Art.
Wenn Krebs entdeckt wird, müssen Sie einen Onkologen aufsuchen, um ein Dickdarmkrebs-Staging und einen Behandlungsplan zu erstellen. Ebenso können andere Erkrankungen, wie z. B. entzündliche Darmerkrankungen, eine engmaschige Nachsorge bei einem Gastroenterologen und/oder zusätzliche Tests erfordern.
Tatsächlich freuen sich die meisten Menschen nicht darauf, sich einer Koloskopie zu unterziehen. Es ist jedoch ein unglaublich nützliches Screening- und Diagnoseinstrument – eines, das insgesamt sehr sicher und unkompliziert ist. Da er sich einen Polypen anstecken kann, bevor er krebsartig wird, kann eine Darmspiegelung auch lebensrettend sein. Halten Sie sich an die Screening-Richtlinien Ihres Arztes.












Discussion about this post