Ein Überblick über Hautkomplikationen
Hautprobleme sind eine häufige Komplikation sowohl bei Typ-1- als auch bei Typ-2-Diabetes. Bis zu 79% der Menschen mit Diabetes entwickeln irgendwann eine Hauterkrankung, die mit der Krankheit in Zusammenhang steht. Viele davon, wie bestimmte Hautausschläge und Blasen, können direkte Manifestationen von Diabetes oder allergischen Reaktionen auf Insulin oder Diabetes-Medikamente sein. Andere, einschließlich Pilzinfektionen und trockener, juckender Haut, sind bei ansonsten gesunden Menschen keine Seltenheit, neigen jedoch dazu, Menschen mit Diabetes häufiger zu betreffen.
:max_bytes(150000):strip_icc()/GettyImages-670881285-586c1e8e5f9b586e02802e54.jpg)
Bestimmte dermatologische Probleme gehören zu den ersten Anzeichen von Diabetes (sowie auch von anderen nicht verwandten Krankheiten und Zuständen). Daher ist es wichtig, einen Dermatologen aufzusuchen, wenn Sie ungewöhnliche oder unerklärliche Veränderungen an Ihrer Haut bemerken. Frühzeitige Diagnose und Behandlung sind der Schlüssel zum Umgang mit Hauterkrankungen, die durch Diabetes verursacht werden, um schwerwiegende Folgen und Komplikationen abzuwehren.
Wie sich Diabetes auf die Haut auswirkt
Diabetes kann sich auf vielfältige Weise auf die Gesundheit der Haut auswirken. Hohe Blutzuckerwerte (Hyperglykämie) sind die Ursache für die meisten Hautprobleme, die durch Diabetes verursacht werden. Zu viel Zucker im Blut veranlasst den Körper, den Zellen Flüssigkeit zu entziehen, um genügend Urin zu produzieren, um den Zucker zu entfernen, was wiederum die Haut austrocknet (Xerose).
Trockene, gerötete und gereizte Haut kann auch durch eine Schädigung von Nerven (diabetische Neuropathie), insbesondere der Nerven in den Beinen und Füßen, entstehen. Beschädigte Nerven können die Nachricht möglicherweise nicht zum Schwitzen bringen, und Schweiß hilft, die Haut feucht und weich zu halten.
Wenn die Haut wiederum zu trocken ist, kann sie reißen, sich schälen und jucken. Durch das Kratzen können kleine Öffnungen in der Haut entstehen. Diese Öffnungen bieten infektiösen Organismen einen einfachen Zugang unter die Haut, wo überschüssiger Zucker im Blut einen fruchtbaren Nährboden für ihre Vermehrung bietet.
Neben Trockenheit und Infektionen gibt es eine Reihe anderer Hautprobleme, die mit Diabetes verbunden sind.
Acanthosis Nigricaner
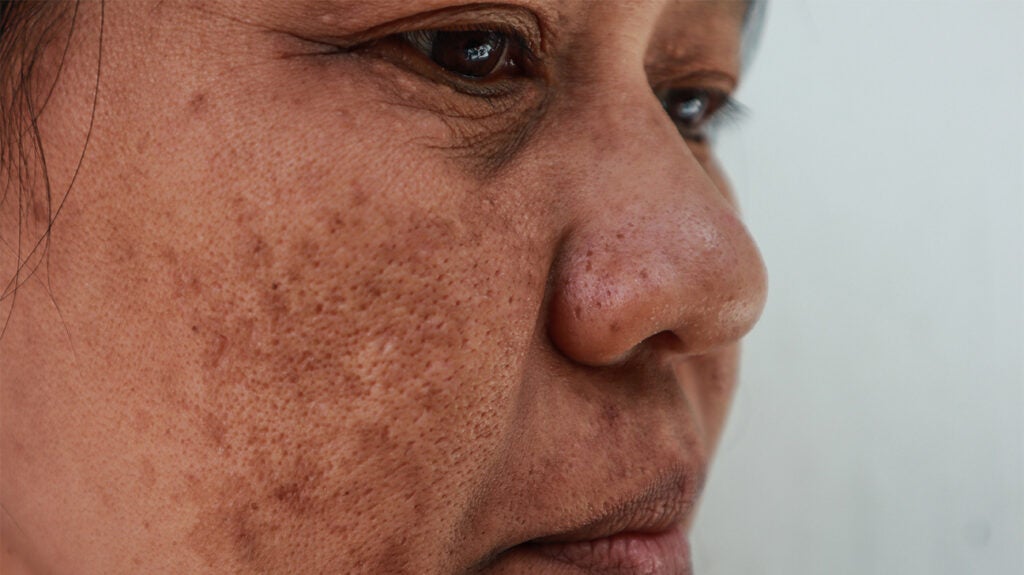
Dieser Zustand ist durch Hautflecken um den Hals gekennzeichnet, die dunkler sind als die normale Hautfarbe einer Person. Diese Bereiche können auch in den Achselhöhlen und in der Leistengegend auftreten und manchmal an den Knien, Ellbogen und Händen. Die Haut kann auch dicker sein und eine samtige Textur annehmen.
Warum es passiert: Acanthosis nigricans ist ein Zeichen von Insulinresistenz und manchmal auch das erste Anzeichen von Prädiabetes oder Typ-2-Diabetes. Es ist besonders häufig bei Menschen mit Fettleibigkeit.
Was zu tun ist: Um Hautflecken weniger auffällig zu machen, können sie mit Make-up abgedeckt werden, aber auf Dauer ist die Gewichtsabnahme die effektivste Behandlungsform.
Allergische Reaktionen auf Medikamente
Fast jedes Diabetesmedikament – einschließlich Insulin – kann eine allergische Reaktion auslösen, die Symptome hervorruft, die die Haut betreffen, wie Juckreiz, Schwellung, Hautausschlag oder Rötung.
Warum es passiert: Allergische Reaktionen auf Medikamente treten auf, weil eine Person eine bereits bestehende Empfindlichkeit entweder auf das Medikament selbst oder auf einen inaktiven Bestandteil des Medikaments wie ein Konservierungsmittel hat. Bei einigen Menschen, die injizierbare Medikamente verwenden, treten Hautreaktionen auf, die auf den Bereich beschränkt sind, in dem die Nadel eingeführt wurde.
Was zu tun ist: Rufen Sie Ihren Arzt an, wenn Sie eine allergische Reaktion auf ein Diabetes-Medikament haben. Er oder sie weist Sie möglicherweise an, ein rezeptfreies Medikament einzunehmen, um den Juckreiz kurzfristig zu lindern, und bespricht dann, ein anderes Medikament zur Behandlung Ihres Diabetes auszuprobieren.
Wenn medikamentöse Hautveränderungen mit Atembeschwerden oder anderen alarmierenden Symptomen einhergehen, holen Sie sofort Nothilfe.
Bullosis Diabeticorum (Diabetes-Blasen)
Dies sind schmerzlose, manchmal große Bläschen, die spontan an den Ober- und Seiten der Unterschenkel und Füße und manchmal an den Händen oder Unterarmen entstehen
Warum es passiert: Es ist nicht bekannt, was diabetische Blasen verursacht. Sie treten jedoch häufiger bei Menschen auf, die eine diabetische Neuropathie entwickeln, eine Gruppe von Nervenerkrankungen, die sowohl Menschen mit Typ-1- als auch Typ-2-Diabetes betrifft.
Was zu tun ist: Die meisten Blasen heilen nach Angaben der American Diabetes Association (ADA) in etwa drei Wochen ab, ohne Narben zu hinterlassen. Die einzige Behandlung besteht darin, den Blutzuckerspiegel unter Kontrolle zu bringen.
Diabetische Dermopathie
Dies zeigt sich als schuppige hellbraune oder rote Flecken, die oft an den Vorderseiten der Beine erscheinen. In der Regel oval oder rund, ähneln sie Altersflecken und werden manchmal als Hautflecken bezeichnet. Sie tun nicht weh oder jucken.
Warum es passiert: Veränderungen in kleinen Blutgefäßen verringern die Blutversorgung der Haut.
Was zu tun ist: Dieser harmlose, schmerzlose Zustand muss nicht behandelt werden.
Digitale Sklerose
Dies beginnt mit straffer, wachsartiger Haut auf den Handrücken und Steifheit der Finger; Manche Menschen haben das Gefühl, Kieselsteine in den Fingerspitzen zu haben. Mit fortschreitender Erkrankung kann die Haut hart, dick und geschwollen werden und sich über den ganzen Körper ausbreiten, beginnend mit dem oberen Rücken, den Schultern, dem Nacken, der Brust und sogar dem Gesicht. In seltenen Fällen verdickt sich die Haut der Knie, Knöchel oder Ellbogen und nimmt die Textur von Orangenhaut an, wodurch es schwierig wird, die betroffenen Gelenke zu bewegen.
Warum es passiert: Digitale Sklerose tritt am häufigsten bei Menschen mit Typ-1-Diabetes auf, die andere Komplikationen haben oder deren Krankheit schwer zu behandeln ist.
Was zu tun ist: Eine bessere Kontrolle des Diabetes kann helfen. In der Zwischenzeit kann Physiotherapie steifen Gelenken mehr Bewegungsfreiheit bringen.
Disseminiertes Granuloma Anulare
Dies ist ein Hautausschlag, der durch rötliche oder hautfarbene Bögen oder Ringformen an den Fingern und Ohren und manchmal an der Vorderseite des Rumpfes gekennzeichnet ist. Der Zusammenhang zwischen Granuloma anulare und Diabetes ist etwas umstritten, aber eine kleine Studie aus dem Jahr 2017 ergab, dass Patienten mit dem Ausschlag einen erhöhten Blutzuckerspiegel hatten.
Warum es passiert: Es gibt keine bekannten Ursachen für das Granuloma anulare, auch wenn es nicht mit Diabetes in Verbindung gebracht wird.
Was zu tun ist: Die meisten durch Granuloma anulare verursachten Hautausschläge verschwinden innerhalb weniger Monate, obwohl die Beulen manchmal bis zu zwei Jahre bestehen bleiben. Es gibt keinen medizinischen Grund, es zu behandeln, aber wenn es lästig ist, gehören verschreibungspflichtige Kortikosteroid-Cremes, Salben oder Injektionen; Auftragen von flüssigem Stickstoff, um die Läsionen abzufrieren; Lasertherapie; bestimmte orale Medikamente.
Eruptive Xanthomatose
Juckende, wachsartige, gelbe Beulen auf der Haut, umgeben von roten Lichthöfen. Sie sind am häufigsten im Gesicht und am Gesäß zu finden und können auch an den Extremitäten auftreten. Besonders häufig bei jungen Männern mit Typ-1-Diabetes.
Warum es passiert: Hohe Cholesterin- und Fettwerte im Blut entstehen, wenn der Blutzuckerspiegel nicht gut kontrolliert wird.
Was zu tun ist: Die Behandlung beinhaltet die Kontrolle der Blutfettwerte; Auch lipidsenkende Medikamente können erforderlich sein.
Nekrobiose Lipoidica Diabeticorum (NLD)
Ausschlag an den Unterschenkeln, gekennzeichnet durch leicht erhabene, glänzend rotbraune Flecken mit gelblichen Zentren, die sich zu offenen, langsam heilenden Wunden entwickeln können. Häufiger bei Frauen. Durchläuft normalerweise Phasen der Aktivität und Inaktivität. Manchmal erfordert eine Biopsie, um zu diagnostizieren.
Warum es passiert: Veränderungen von Fett und Kollagen unter der Hautoberfläche.
Was zu tun ist: Obwohl NLD schwer zu behandeln ist, spricht sie manchmal auf topische Kortisoncremes oder Kortisoninjektionen an. Es hat sich gezeigt, dass eine Behandlung mit ultraviolettem Licht diesen Zustand kontrolliert, wenn es sich um ein Aufflackern handelt. Ein Baby-Aspirin jeden Tag und andere Medikamente, die das Blut verdünnen, wie Trental (Pentoxifyllin), können helfen.
Sklerödem Diabeticorum
Eine seltene Erkrankung, die eine Verdickung der Haut am oberen Rücken und Nacken beinhaltet.
Warum es passiert: Die Ursache ist unbekannt, aber Skleredema diabeticorum scheint bei übergewichtigen Menschen häufiger aufzutreten.
Was zu tun ist: Feuchtigkeitscremes können helfen, aber die Behandlung beinhaltet, den Blutzuckerspiegel unter Kontrolle zu bringen.
Haut-Tags
Etwa 75% der Menschen mit Hautflecken haben Diabetes. Diese kleinen, polypenartigen Fleischstücke treten am häufigsten am Hals, den Augenlidern und den Achseln auf.
Warum es passiert: Es scheint einen Zusammenhang zwischen Hautmarkierungen und Insulinresistenz sowie zu abnormalen Blutfetten zu geben.
Was zu tun ist: Obwohl es keinen Grund gibt, sie zu behandeln, können sie, wenn sie störend oder unansehnlich sind, leicht entfernt werden.
Bakterielle Infektionen
Schmerzhafte, geschwollene, entzündete Haut, die sich oft heiß anfühlt. Beispiele für bakterielle Infektionen sind Furunkel, Gerstenkörner der Augenlider, Karbunkel, Nagelinfektionen und Haarfollikelinfektionen.
Warum es passiert: Bakterien können in Gegenwart von überschüssiger Glukose gedeihen. Staphylococcus ist ein häufiges Bakterium, das für bakterielle Infektionen bei Menschen mit Diabetes verantwortlich ist.
Was zu tun ist: Diese Infektionen können normalerweise mit Antibiotika behandelt werden und verbessern sich bei guter Blutzuckerkontrolle.
Pilzinfektionen
Juckende Hautausschläge in feuchten Bereichen des Körpers, wie zum Beispiel Hautfalten. Diese Hautausschläge können rot sein, von Schuppen oder Blasen umgeben sein und einen hefigen weißen Film in den Hautfalten haben.
Warum es passiert: Wie bei bakteriellen Infektionen ist überschüssiger Glukose für Pilze von Vorteil.
Was zu tun ist: Verschreibungspflichtige Medikamente und eine gute Diabeteskontrolle helfen bei der Behandlung. Beispiele für Pilzinfektionen sind Hefeinfektionen, Jock Juckreiz, Ringelflechte und Fußpilz. Candida albicans ist ein häufiger Pilz, der bei Menschen mit Diabetes für Pilzinfektionen verantwortlich ist.











Discussion about this post